Второй скрининг при беременности: сроки проведения и что смотрят на процедуре
Второй скрининг при беременности для многих женщин становится серьезным стрессом, особенно если первое исследование обнаружило отклонения. Второй этап исследования является продолжением первого и необходим для уточнения ранее полученных результатов, а также проверки состояния плода и правильности его развития.

К сожалению, бывает и так, что при первом УЗИ врач не обнаруживает явных патологий и результаты биохимического скрининга первого триместра показывают невысокий риск появления нарушений, а при втором исследовании расшифровка показывает совсем другую, порой неутешительную, картину.
Поэтому гинекологи настоятельно рекомендуют не отказываться от проведения исследований во втором триместре, даже в тех случаях, когда результаты первых процедур были идеальными.
Сроки проведения
Второй плановый скрининг назначается на второй триместр беременности, в период с 14 до 20 недели, при этом наиболее информативным сроком считается 16–18 неделя.
Можно ли пропустить процедуру?
Второй скрининг рекомендуется проходить всем без исключения беременным Приказом от 1 ноября 2012 г. N 572н Об утверждении порядка оказания медицинской помощи по профилю «Акушерство и гинекология (за исключением вспомогательных репродуктивных технологий)» .
Даже если будущая мама чувствует себя великолепно. Множество скрытых патологий в организме женщины, и тем более плода, могут протекать бессимптомно, на фоне отменного самочувствия.
Непременно пройти скрининг рекомендуется женщинам из группы риска, если:
- на ранних сроках беременности было заражение инфекцией;
- имелось несколько выкидышей в предыдущих беременностях; подробнее о привычном невынашивании →
- ребенок зачат от близкородственной связи;
- возраст будущей мамы старше 35 лет;
- есть генетические заболевания у обоих или одного из будущих родителей, близких родственников, старших детей;
- было облучение родителей радиоактивным излучением до или после зачатия;
- имеется онкология и другие заболевания.
Как проводится исследование

В назначенный гинекологом день женщина приходит в клинику, где ей последовательно выполняют исследования – УЗИ и взятие крови на анализ. Перед прохождением скрининга желательно выдержать 6-8 часов голода, тогда результат будет более достоверным.
Ультразвуковое исследование
В отличие от скрининга первого триместра, когда эмбрион в полости матки наилучшим образом просматривается при трансвагинальном исследовании, УЗИ второго триместра проводится абдоминально.
Перед обследованием врач уточняет срок беременности по первому дню последней менструации, а также возраст женщины.
Ход процедуры:
- женщина укладывается на кушетку;
- оголяется живот и надлобковая область;
- врач наносит на кожу гель, помогающий точнее определять ультразвуковую картину;
- проводится исследование матки и плода при помощи датчика, которым врач водит по коже;
- на компьютере регистрируются все необходимые замеры и нюансы;
- после процедуры женщине выдается протокол ультразвукового исследования, который необходимо сохранить и передать своему лечащему врачу.
Случается, что врач УЗИ не может полноценно оценить состояние и размеры некоторых частей плода во время скрининга, если он лежит не тем углом к передней стенке живота. Тогда женщину могут попросить походить некоторое время по коридору и после прийти на повторную попытку исследования.
Биохимический тройной тест
Сразу после получения протокола УЗИ женщина направляется на сдачу анализа крови. Для проведения перинатального биохимического скрининга необходима венозная кровь.
Процедура длится пару минут и ничем не отличается от рутинного забора крови в поликлинике.
Оптимальный срок для проведения биохимического исследования: 16–20 недель.
Кордоцентез
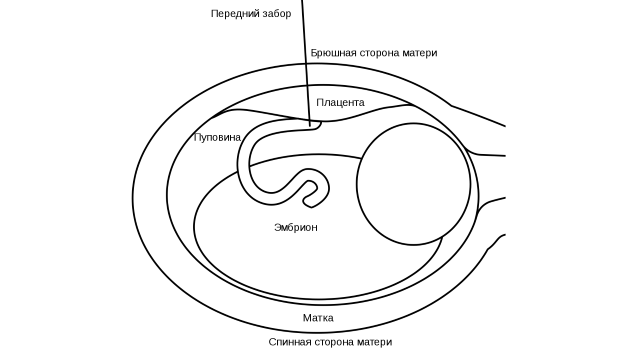
Кордоцентез – это пункция пуповины плода с забором крови на генетический анализ. Как правило, процедура проводится на 19–-20 неделе беременности.
Показания:
- высокий риск хромосомных патологий по результатам биохимического скрининга;
- признаки наличия патологии плода по УЗИ;
- высокий риск передачи наследственной патологии от родителей к ребенку, когда один или оба партнера имеют признаки генетического заболевания.
Назначается кордоцентез только на основании консилиума – совместной консультации нескольких специалистов.
Процедура проводится без обезболивания под контролем УЗИ. Для начала переднюю стенку живота женщины обрабатывают антисептическим раствором. Затем в полость околоплодного мешка вводится тонкая длинная игла, проводится прокол пуповины и забор 1 мл крови.
Далее кровь отправляется на генетический анализ, который с точностью ответит на все возможные сомнения. Результат анализа ожидается обычно около недели.
Как подготовиться ко второму скринингу
УЗИ не требует подготовки, поскольку в матке имеется достаточное количество околоплодных вод для проведения осмотра.
Перед сдачей крови для скрининга следует соблюдать несколько правил, в частности, за 2–3 дня до забора анализа нужно отказаться от употребления острых, жирных, жареных, маринованных блюд, копченостей, морепродуктов, цитрусовых фруктов, шоколада. А также иных продуктов, которые могут являться потенциальными аллергенами. Сдавать кровь нужно на голодный желудок.
Что определяют на втором скрининге
В зависимости от результатов УЗИ и биохимического скрининга возможно определение следующих патологий:
- дефекты нервной трубки плода – аномалия развития нервной системы;
- дефекты брюшной стенки, сочетающиеся с патологиями ЖКТ и мочевыделительной системы;
- хромосомные болезни – синдромы Дауна (аномалия 21 хромосомы), Патау (дефект в 13 хромосоме), Эдвардса;
- патологии, вследствие которых развиваются осложнения в третьем триместре – аномалии строения сосудов пуповины, дефекты плаценты, задержка внутриутробного развития плода.
Важно, чтобы второй скрининг был проведен вовремя. Некоторые патологии можно исправить еще в период беременности, а некоторые требуют вмешательств в первые часы жизни малыша.
Так или иначе, скрининг второго триместра позволяет оценить возможность рождения здорового малыша.
Расшифровка полученных результатов
На ультразвуковом исследовании определяются параметры:
- БПР – бипариетальный размер, расстояние между двумя височными костями.
- ОГ – окружность головы, измеряется на уровне височных костей и затылочного бугра.
- ЛЗР – лобно-затылочный размер, расстояние от лобной до затылочной кости.
- ОЖ – окружность живота.
- ДБ – длина бедренной кости.
- ДП – длина плечевой кости.
- Бб – длина большеберцовой кости.
- Ст – длина стопы.
- ИАЖ – индекс амниотической жидкости.
Также в протоколе УЗИ второго триместра отображается жизнеспособность, частота сердцебиения плода, состояние плаценты и сосудов, соединяющих плод и плаценту.
Рассмотрим расшифровку показателей биохимического скрининга
ХГЧ
Одним из важных показателей анализа крови во втором триместре является ХГЧ, уровень которого всегда зависит от срока беременности.
При проведении теста в разных лабораториях показатели могут отличаться или фиксироваться в различных измерительных единицах, поэтому оценивать результаты скрининга может только врач.
Единственным исключением являются случаи, когда данные исследования в рамках скрининга указываются в МоМ, такой параметр одинаков для всех лабораторий и в этот период составляет от 0,5 до 2 МоМ.
Если во втором триместре при проведении исследования крови выявлен повышенный уровень ХГЧ, это может говорить о высокой степени риска наличия у плода синдрома Дауна или Клайнфельтера. При пониженных показателях врач может сделать вывод о высоком риске наличия синдрома Эдвардса.
АФП
Альфа-фетопротеин является особым белком, обнаруживаемым в крови каждой беременной женщины. Его уровень начинает повышаться в период с 14 до 33–44 недель, после чего происходит его снижение.
Норма АФП зависит от срока беременности:
- с 13 по 15 неделю нормой считается показатель от 15 до 60 Ед/мл;
- с 15 по 19 неделю − от 15 до 95 Ед/мл;
- с 20 по 24 неделю − от 27 до 125 Ед/мл.
Показатель АФП может фиксироваться и в МоМ измерении, в этом случае величина для всех лабораторий на любом сроке составляет от 0,5 до 2 МоМ.
Завышенные показатели могут означать риск наличия у плода нарушений в развитии головного или спинного мозга, например, расщепления позвоночного столба или анэнцефалии. Но следует помнить и о том, что высокий уровень АФП является нормой для многоплодной беременности.
Если данные АФП ниже установленных норм, это указывает на высокий риск наличия синдрома Эдвардса или Дауна. Подробнее про анализ АФП при беременности→
Свободный эстриол


Это вещество, обнаруживающееся на скрининге в крови каждой беременной женщины, является своеобразным показателем благополучного существования и правильного развития младенца.
Уровень эстриола зависит от правильности работы надпочечников развивающегося плода. Если показатели фиксируются в МоМ, то норма едина для всех лабораторий и составляет от 0,5 до 2 МоМ.
Низкий уровень эстриола при исследовании анализов для определенного срока беременности указывает на высокий риск наличия у плода синдрома Эдвардса или Дауна, а также о недоразвитии надпочечников, о фетоплацентарной недостаточности.
Кроме этого, низкий уровень эстриола может свидетельствовать об отсутствии у плода головного мозга (анэнцефалии) или об угрозе преждевременных родов.
Повышенный уровень эстриола отмечается при крупных размерах развивающегося плода, при наличии заболеваний печени и при многоплодной беременности.
Ингибин А
Вещество обнаруживается на скрининге в крови практически у всех женщин, независимо от наличия беременности. Уровень Ингибина А не должен превышать 2 МоМ.
Высокий уровень Ингибина А при беременности может свидетельствовать о наличии у младенца синдрома Дауна или иных аномалий хромосомного типа. Но в медицинской практике отмечено много случаев, когда показатели Ингибина А во время беременности были превышены в несколько раз, но ребенок рождался здоровым.
На уровень этого вещества в крови влияет не только беременность, но и рост женщины, ее вес и возраст, наличие вредных привычек и многие другие индивидуальные особенности организма.
Уровень Ингибина А в рамках скрининга всегда оценивается только вместе с данными иных веществ, таких как ХГЧ, АФП и свободный эстриол.
Оценку любого из показателей биохимии проводят в совокупности. Невозможно лишь по одному показателю определить развитие той или иной патологии.
Расчет перинатальной оценки риска производится при помощи специальной программы – PRISCA (Prenatal Risk Assessment). При этом важно, чтобы забор крови на анализ был произведен в тот же день, когда проводилось ультразвуковое исследование.
Нормы показателей
Так как второй перинатальный скрининг может быть проведен с 16 по 20 неделю, приведем нормы УЗИ на разных сроках беременности.
| Показатель | 16 недель | 20 недель |
|---|---|---|
| БПР | 31–37 мм, среднее значение – 35 мм; | 43-53 мм |
| ОГ | 112–136 мм | 154-186 мм |
| ЛЗР | 41–49 мм | 56-68 мм |
| ОЖ | 88–116 мм | 124-164 мм |
| ДБ | 17–23 мм | 29-37 мм |
| ДП | 14–21 мм | 26-34 мм |
| Бб | 15–21 мм | 26-34 мм |
| ИАЖ | 80–200 мм | 93-130 мм |
На 20 неделе:
- зрелость плаценты – 0 степень;
- толщина плаценты – 16,7–28,6 мм.
Если УЗИ проводится на 20 неделе беременности, дополнительно проводят доплерометрию – исследование кровотока в сосудах матки и пуповины.


Нормы показателей биохимического скрининга:
- ХГЧ – 0,5–2 МоМ;
- АФП – 0,5–2 МоМ, или в стандартных единицах – от 15 до 95 Ед/мл на сроке 15–19 недель;
- свободный эстриол – 0,5–2 МоМ;
- ингибин А – не более 2 МоМ.
МоМ – степень отклонения уровня определенного параметра в крови женщины к средним значениям этого показателя среди других женщин.
На величину срединного значения влияют наличие вредных привычек, раса женщины, количество плодов в матке и другие важные параметры.
Почему скрининг второго триместра может дать ложный результат
На практике вероятность достоверных результатов второго скрининга составляет от 70 до 80%. То есть примерно треть женщин может получить ошибочный результат анализов. Происходит это потому, что на точность проведения исследования могут повлиять различные условия.
Факторы, влияющие на достоверность расчета рисков скрининга второго триместра:
- вредные привычки – курение, наркомания, алкоголь;
- если во время исследования женщина болеет ОРВИ;
- неточно установлен срок беременности – при нерегулярном менструальном цикле, при возникновении беременности вскоре после предыдущих родов, при ЭКО;
- многоплодная беременность;
- некачественные или просроченные реактивы.
Все это следует учитывать при оценке результатов исследования. Нежелательно принимать решение о возможности продолжения беременности только лишь на основании результатов скрининга. При любых сомнениях необходимо проводить дополнительные обследования с участием нескольких независимых специалистов.
Полезное видео о скрининге


Список источников:
- Просоедова Н. С., Трошина А. Г. Анализ факторов, влияющих на точность результатов материнского биохимического скрининга // Известия ТулГУ. Технические науки. 2016. №2.
- Юпатов Е. Ю. Современные принципы пренатального скрининга // ПМ. 2016. №1.
- Балакишиева А. В., Семерненкова Е. В., Лукина Н. В. Роль инвазивных методов пренатальной диагностики в выявлении хромосомных аномалий у плода // Смоленский медицинский альманах. 2017. №1.








Здравствуйте!!! Я сделала скрининг второго триместра, в заключении написано:индивидуальный риск трисомии 21: 1:459. Базовый: 1:884. Рекомендуется посетить врача-генетика. Пожалуйста, расскажите, что это значит и насколько опасно? Мне 35 лет, беременность первая запланированная. Вредных привычек нет. Результаты первого скрининга были в норме.
Базовый риск трисомии 21:1:844 означает, что для 35-летней женщины риск рождения ребенка с трисомией 21 составляет 1 из 884. Индивидуальный — это риск, подсчитанный конкретно для вас с учетом всех показателей. Он у вас 1 из 459, совсем небольшой. Порог риска 1:250. Поэтому волноваться не стоит. Подобные отклонения могут появиться, если у вас была угроза выкидыша и вы на Дюфастоне или существует инфекция типа молочницы, цистита. Но к генетику сходить стоит. Хотя бы для собственного успокоения. Если есть финансовая возможность, сделайте неинвазивный пренатальный тест на генетические отклонения. Его выполняют в любой лаборатории.
Я на 22 неделе беременности – скрининг второго триместра не делала. Потому что моя гинеколог ничего мне об этом не сказала!! Узнала от подруги, которая наблюдается в платной больнице. Я позвонила врачу, а она говорит, что результаты первого скрининга у меня хорошие, и анализы хорошие, так что незачем делать второй. Это нормально? И не поздно ли мне еще пройти обследование сейчас??
Второй скрининг не является обязательной процедурой. Делать его или нет, решает врач, наблюдающий беременность. Он видит результаты предыдущего исследования и на их основании решает, когда делать второй скрининг и делать ли вообще. Обязательным подобное исследование является только для женщин из группы риска. Если вы хотите пройти обследование сейчас, сделать это не поздно. 22–24 недели — лучший срок для второго скрининга.
Доброго времени суток! Я собираюсь на второй скрининг в частную клинику на 18 неделе беременности. Узнала, что можно сделать не только обычное, но и 3в узи. Подскажите, будет ли оно таким же информативным, как 2 д для врача, или это больше для развлечения родителей? Врач сказал, что второй скрининг важен в плане диагностики, а делать 2 узи подряд я бы не хотела.
3Д УЗИ намного информативнее, чем обычное УЗИ. Врач получит трехмерное изображение плода, на котором можно рассмотреть не только внешность малыша, но и важные подробности развития. Ультразвуковая 3d-волна не отличается ни силой, ни мощностью от стандартного 2d УЗИ, но времени на процедуру уходит больше — 50–60 минут. На 18 неделе делать трехмерное исследование рано, картинка будет нечеткой. На таком сроке его проводят по назначению врача. Если ничего не беспокоит, 3d-УЗИ лучше сделать на 24–28 неделе.
На скрининг первого триместра меня направили из женской консультации, про скрининг второго триместра мне доктор из ЖК сказала, что делают его на сроке 16-18 недель в том случае, если на первом были выявлены какие-то нарушения, патологии. Также врач сказала, что на сроке 22-24 недели она рекомендует будущим мамочкам делать УЗИ с допплерометрией.
Мне второй скрининг делали на сроке 20 недель. Помню, тогда и узнала пол будущего малыша. Многие будущие мамы отказываются делать скрининги, но я считаю, что это неправильно, ведь потом в случае какой-то патологии начинают во всех грехах винить врачей и не думают о том, что если бы пошли на скрининг, то можно было бы этого и избежать, пройдя медикаментозный курс лечения. Вот моей сестре именно по результатам скринига поставили угрозу прерывания беременности и вовремя назначили лечение.
Я считаю, что 2 скрининг обязательно нужно проходить и это все делается для здоровья матери и ребенка и тут даже обсуждать нечего. Моя дочка все делала, хотя тоже были опасения, но все нормально, родила здоровую девочку.
Считаю, что второй скрининг нужен тем, кто допускает возможность/психологически готов к прерыванию Б. на большом сроке. Пока будут готовы результаты всех этих анализов, срок уже будет 23-25 недель. Если женщина твердо знает, что будет рожать и растить ребенка при любом раскладе, ей эта вся нервотрепка с анализами ни к чему, УЗИ хватит. А так впечатление, что это всё придумали для того, чтоб генетики без работы не сидели.