Аппендицит у детей: особенности течения и лечения
Аппендицит у ребенка – это воспаление аппендикса, который является червеобразным отростком слепой кишки. У детей данная патология встречается не так часто, как у взрослых. Для малышей меньше 10 лет аппендицит является редкостью.
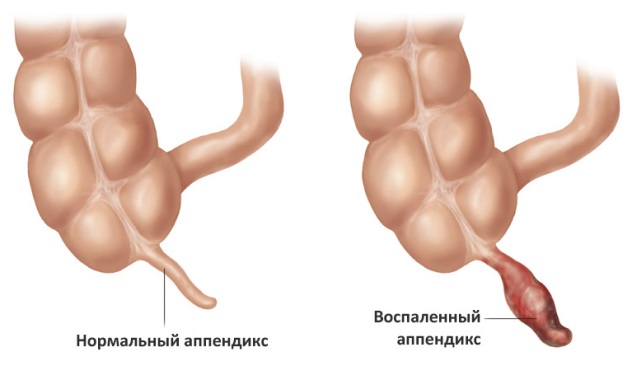
Фото с сайта onedio.ru
Воспаление аппендикса у детей имеет свои особенности, которые нужно знать родителям. При остром воспалительном процессе очень важно вовремя распознать патологию, поскольку она развивается стремительно, несет угрозу для жизни ребенка.
Причины
Аппендицит у детей возникает из-за обструкции аппендикса. В результате этого нарушается кровообращение и размножается бактериальная флора. К основным причинам аппендицита у детей принадлежат:
- каловые камни, которые приводят к закупорке червеобразного отростка;
- неправильное питание, например, регулярные переедания, злоупотребление пищей, содержащей простые углеводы;
- сужение аппендикса из-за воспалительного процесса или лимфоидных фолликул;
- заболевания ЖКТ, например, дисбактериоз или гастрит;
- инфекционные болезни других органов, например, тонзиллит, отит, синусит, туберкулез, брюшной тиф;
- врожденные аномалии строения червеобразного отростка;
- гельминтоз.
В группу риска попадают малыши, которые неправильно питаются, в частности, переедают, имеют наследственную предрасположенность к удалению аппендикса или слабый иммунитет.
Аппендицит в 80-82% случаев встречается у детей школьного возраста, в 13% — дошкольного и в 5-7% — ясельного (малыши 1-2 года).
От чего бывает воспаление аппендикса у малышей до 2 лет? Чаще оно спровоцировано врожденными аномалиями.
Классификация и симптомы
По степени тяжести детский аппендицит бывает:
- Простой, или катаральный. Для данной формы характерен умеренный воспалительный процесс.
- Флегмозный деструктивный. Аппендикс увеличивается в размере, есть тромбоз сосудов.
- Гангренозный деструктивный. Характерен некроз тканей.
- Эмпиема. Это гнойное воспаление отростка.
Для последних двух форм характерна перфорация стенок аппендикса.
Согласно течению воспалительного процесса, аппендицит бывает острым, подострым и хроническим. В последнем случае периоды ремиссии сменяются обострениями.
Как проявляется аппендицит? Воспалительный процесс развивается в течение 12 ч. Именно спустя это время и появляются первые признаки. Сам приступ может длиться до 24-36 ч. Если в этот период ребенок не получит медицинскую помощь, то есть высокий риск перфорации стенок аппендикса, вытекания гнойного содержимого в брюшное пространство и развития перитонита.
Первый симптом – боль, но она необязательно локализуется в области расположения червеобразного отростка. Чаще всего болезненность ощущается в нижней правой части брюшной полости, в области пупка или желудка справа. Реже у ребенка болит поясница. Болезненность также может локализироваться в области правого подреберья и надлобковой зоне.
При болях при аппендиците малыш ищет позу, в которой он не будет ощущать ее. Особенностью воспаления червеобразного отростка у маленьких детей является то, что они не могут точно указать, где у них болит. Именно из-за этого распознать аппендицит у маленького ребенка намного тяжелее, нежели у детей старше 6 лет. Ребята школьного возраста точно указывают на очаг болезненности.
К основным признакам аппендицита у детей принадлежит:
- болит живот;
- пропадает аппетит;
- появляется сухость во рту, на языку образуется налет;
- появляется рвота, после которой ребенку становится легче;
- поднимается высокая температура тела;
- появляется запор или диарея.
Симптоматика зависит от возраста ребенка.
О симптомах аппендицита у детей разных возрастных групп можно узнать из таблицы.
| Малыши до 2 лет | Дети 2-6 лет | Старше 6 лет |
|---|---|---|
| — вздутие живота;
— капризность, беспокойство, плач, когда берут на руки; — поджимание ножек к животу; — принятие положения лежа на левом боку; — отказ от еды; — учащение мочеиспускания; — повышение температуры тела до 40 ˚С; — обильная рвота |
— жалобы на боль в животе или правой подвздошной зоне;
— повышение температуры выше 38 ˚С; — бледность кожного покрова, вялость; — рвота; — сильная жажда |
— постоянная боль;
— задержка стула; — рвота (1-2 раза за день); — отказ от еды; — субфебрилитет; — учащение сердцебиения |
Для детей 3-4 лет характерно молниеносное течение.
Самостоятельная диагностика
Как самостоятельно проверить, есть ли воспаление аппендикса у малыша? Для диагностики аппендицита у детей стоит помнить такие особенности:
- Боль не носит спазматический характер. Она не покидает малыша, может то усиливаться, то немного стихать.
- Температура повышается до 37-37,5 ˚С, при стремительном течении – до 40 ˚С.
- При пальпации живота можно отметить напряженность мышц, боль усиливается. Болезненность бывает локальной или распространяется на весь нижний отдел брюшной полости.
Заниматься самодиагностикой не стоит, поскольку только врач сможет поставить правильный диагноз. Если спустя 3-4 ч. боль не проходит, нужно вызвать скорую помощь.
Что можно и нельзя делать до приезда врача?
Родителям нужно правильно оказать первую помощь ребенку. Алгоритм действий:
- Вызвать скорую помощь.
- Уложить малыша в постель.
- Можно дать обезболивающее, но если ребенок еще в состоянии терпеть боль до приезда скорой, то лучше этого не делать, поскольку это может привести к затруднению постановки диагноза.
- При обезвоживании поить малыша.
Ни в коем случае нельзя греть аппендикс, делать клизмы или давать слабительное.
Диагностика

Фото с сайта omega-kiev.ua
Чтобы определить развитие аппендицита у ребенка, врачи прибегают к физикальным, лабораторным и инструментальным методикам. При пальпации наблюдется напряженность и болезненность живота, ректальное пальцевое обследование также доставляет боль.
Диагностировать аппендицит можно с применением таких методик:
- анализ крови, мочи;
- копрограмма;
- анализ кала на дисбактериоз, яйца глистов;
- УЗИ органов брюшной полости, малого таза;
- рентгенологическое обледенение;
- эндоскопическое исследование ЖКТ.
В затрудненных случаях для постановки точного диагноза хирург наблюдает за малышом на стационаре в течение 6-12 ч. Сложнее всего патология диагностируется у грудничков.
Диагностика у малышей до 3 лет затруднена тем, что аппендикс может располагаться в разных частях брюшной полости. Из-за этого болезненность отдает как в правый нижний отдел живота, так и в поясницу, паховую область и подреберье.
Кроме хирурга, к обследованию может привлекаться гастроэнтеролог, гинеколог.
Лечение
Аппендицит независимо от формы является показанием к операции. Существует 2 виды оперативного вмешательства.
Лапароскопическая аппендэктомия при аппендиците у ребенка
Наиболее предпочтительный для детей вид операции. Его преимущества:
- низкая травматичность;
- меньшая вероятность осложнений;
- быстрый восстановительный период.
Операция выполняется под общим наркозом через проколы брюшной стенки с помощью лапароскопа. Она занимает не более 40 мин.
Открытая аппендэктомия при аппендиците у ребенка
В осложненных случаях, например, при разрыве или нетипичном расположении аппендикса проводится открытая операция. Все манипуляции выполняются под общим наркозом через большой разрез брюшной полости. Операция длится до 2-2,5 ч.
Восстановление после операции
Продолжительность восстановительного периода зависит от вида операции, самочувствия маленького пациента и наличия осложнений. В среднем он длится 5-8 дней.
Несколько часов после операции, пока ребенок приходит в себя, он находится в реанимации. За ним постоянно ведется наблюдение, измеряются основные показатели жизнедеятельности организма. Если все хорошо, то уже спустя 3-4 ч. его переводят в общую палату, где он находятся не менее 5 дней.
Послеоперационный уход и образ жизни
После лапароскопической операции остаются небольшие ранки, которые болят не более 5-7 дней. За ними особого ухода не нужно. Ранка после открытой операции нуждается в ежедневной антисептической обработке и перевязке. Наружные швы снимаются на 10-12 день, а внутренние рассасываются в течение 2 месяцев.
Как минимум 6 недель ребенку показан щадящий режим. Это значит, что под запретом любые физические нагрузки, например, бег, зарядка, поднятие тяжестей. Но ходить нужно не менее 2 км в день.
В первые недели показан полупостельный режим. Только на 3 сутки после операции можно вставать с постели и ходить по палате, коридору больницы. Физическая активность должна увеличиваться постепенно.
Питание
Диета важна для быстрого восстановления ребенка. В первые сутки после операции нельзя ничего есть и пить, допускается только смачивание губ малыша. Если осложнения отсутствуют и ребенку спустя 12 ч. становится легче, можно дать немного второго мясного или овощного бульона. На 3 сутки рацион расширяется:
- овощные супы-пюре;
- кисломолочные продукты;
- жидкие каши;
- перетертая курятина;
- кисели;
- овощные пюре.
Кормить ребенка нужно небольшими порциями, до 5-6 раз в день. Еда должна быть теплой, не горячей или холодной. Под запретом капуста, бобовые, соль, жирная или жареная пища, колбасные изделия, копчености. Еда должна легко усваиваться.
Диету после аппендицита у детей нужно соблюдать 2-3 месяца.
Профилактика
Специфической профилактики не существует. Чтобы у детей не было аппендицита, необходимо придерживаться правильного питания. Нельзя перекармливать ребенка, нужно соблюдать режим питания. Важно вовремя обнаруживать и лечить глистные инвазии, для их профилактики придерживаться правил личной гигиены.
Затягивать с обращением в больницу при аппендиците не стоит. При несвоевременном лечении возникают осложнения в виде перфорации аппендикса, аппендикулярного абсцесса или инфильтрата, перитонита, сепсиса.
Автор: Оксана Белокур, врач,
специально для Mama66
Полезное видео про аппендицит у детей

Список источников:
- Баиров Г. А. Срочная хирургия детей: Руководство для врачей. – СПб, 1997. – 323 с
- Дронов А. Ф., Поддубный И. В., Котлобовский В. И. Эндоскопическая хирургия у детей / Под ред. Ю. Ф. Исакова, А. Ф. Дронова. – М.: ГЭОТАР-МЕД, 2002. – 440 с.
- Острый аппендицит // Детская хирургия: Национальное руководство / Под ред. Ю. Ф. Исакова, А. Ф. Дронова. – М.: ГЭОТАР-Медиа, 2009. – 690 с.








